Interventionsebenen
Eine erprobte Systematik von Interventionen auf verschiedenen Ebenen ermöglicht es, Pandemien angemessen zu verhindern oder zu bewältigen. Der passende Massnahmenmix umfasst idealerweise eine breite Palette an Interventionsebenen.
Eine Pandemie muss mit einer Kombination aus verschiedenen Massnahmen bewältigt werden. Diese umfassen unterschiedliche Interventionsebenen, um effektiv zu sein und allen Zielgruppen und individuellen Erfordernissen gerecht zu werden. Die Checkliste Pandemiebewältigung: Interventionsebenen und Massnahmen zeigt beispielhaft konkrete Massnahmen, eingeordnet entlang der Interventionsebenen der Prävention.
Nicht aufgeführt sind Massnahmen und Programme, die generell die Gesundheit fördern oder die Widerstandsfähigkeit gegen pandemische Erkrankungen stärken. Dazu gehört beispielsweise die Förderung von flächendeckender Bildung, gesunden Wohnverhältnissen, ausgewogener Ernährung und regelmässiger Bewegung. Auch Impfprogramme gehören zu diesen Massnahmen. Sie können Erkrankungen verhindern, die die Anfälligkeit für pandemische Infektionen erhöhen oder deren Folgen verstärken.
Solche Massnahmen und Programme sind wesentliche Voraussetzung, um eine Pandemie zu verhindern oder die negativen Auswirkungen einer Pandemie zu vermindern. Sie werden in anderen Bereichen der Politik und Verwaltung bearbeitet (Bildung, Wohnen etc.) oder in Institutionen, die für die Gesundheitsförderung verantwortlich sind.
Entscheidfaktoren
Die Massnahmen sind im Pandemieverlauf jeweils an die veränderten Rahmenbedingungen anzupassen. Folgende Faktoren beeinflussen den Entscheid, welche Massnahmen in einer gegebenen Situation jeweils angemessen sind:
- Wissensstand: Je unbekannter ein Erreger, seine Übertragungswege und seine Morbidität und Mortalität sind, desto gerechtfertigter sind umfassende Präventionsmassnahmen.
- Übertragungswege: Je ansteckender eine Infektion ist, desto umfassender müssen Präventionsmassnahmen gestaltet werden. Dies gilt besonders für Infektionen, die über die Atemluft und daher auch bei beiläufigem Kontakt übertragen werden können. Je stärker die Ansteckung auf spezifische Situationen (z. B. HIV: sexueller Kontakt und Blutübertragung) oder Einflussfaktoren beschränkt ist, desto einfacher können universelle Präventionsmassnahmen (siehe unten, Zielgruppen) durch gezieltere Massnahmen abgelöst werden.
- Morbidität und Mortalität: Je höher die Morbidität und Mortalität einer Infektion sind, desto wichtiger sind Präventionsmassnahmen und desto gerechtfertigter und akzeptierter sind einschneidende Präventionsmassnahmen mit ggf. auch negativen Auswirkungen für das Individuum oder die Gesellschaft.
- Soziale und kulturelle Akzeptanz: Die Akzeptanz von präventiven Massnahmen kann je nach sozialem und kulturellem Hintergrund variieren. Je akzeptierter eine Massnahme ist, desto einfacher ist es, sie einzuführen. Die Akzeptanz von Massnahmen kann mit einer stimmigen Kommunikation und Promotion erhöht werden, wie dies die HIV-Prävention bezüglich Kondomgebrauch eindrücklich zeigt.
Zeitachse
Massnahmen setzen entlang einer Zeitachse an unterschiedlichen Punkten an. Abbildung 1 zeigt dies schematisch auf. Im Verlauf einer Pandemie verschiebt sich der Fokus von der Primärprävention in Richtung Tertiärprävention. Grundsätzlich sind primär-, sekundär- und tertiärpräventive Massnahmen jedoch parallel notwendig. So können beispielsweise chronisch erkrankte Personen tertiärpräventive Massnahmen benötigen, während gleichzeitig Neuansteckungen dank primär- und sekundärpräventiven Massnahmen verhindert werden.

Zielgruppen
Interventionen müssen die Vulnerabilität von betroffenen Gruppen und ihre spezifischen Bedürfnisse und Möglichkeit berücksichtigen, um effektiv zu sein.
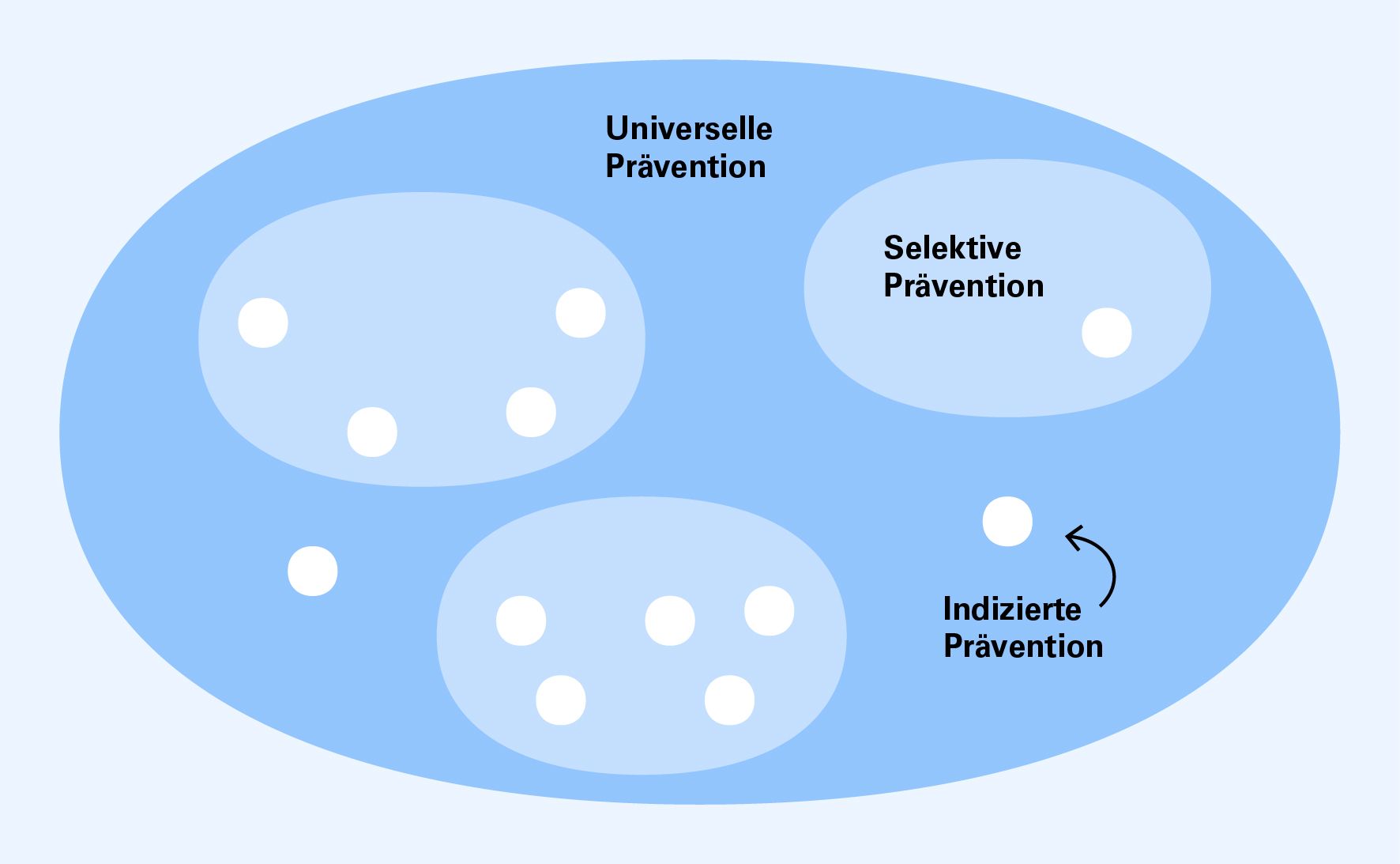
Universelle Prävention richtet sich an die Gesamtbevölkerung, unabhängig von ihrem Gefährdungspotential. Sie beinhaltet diejenigen präventiven Massnahmen, die für alle Personen sinnvoll sind oder die nötig sind, um die Ausbreitung der Infektion zu bremsen.
Selektive Prävention richtet sich daher an Gruppen mit vermuteter besonderer Gefährdung oder besonderem Risiko einer Übertragung. Beispielsweise sind gegen sexuell übertragbare Infektionen umfassendere Massnahmen nötig bei Männern, die Sex mit Männern haben, als bei der Gesamtbevölkerung, wo dies weniger häufig Fall ist.
Zudem haben Individuen mit besonderer Gefährdung oder besonderem Risiko einer Übertragung spezifische Bedürfnisse, die adäquat adressiert werden müssen (indizierte Prävention).
Abbildung 2 zeigt schematisch das Zusammenspiel von universeller, selektiver und indizierter Prävention.
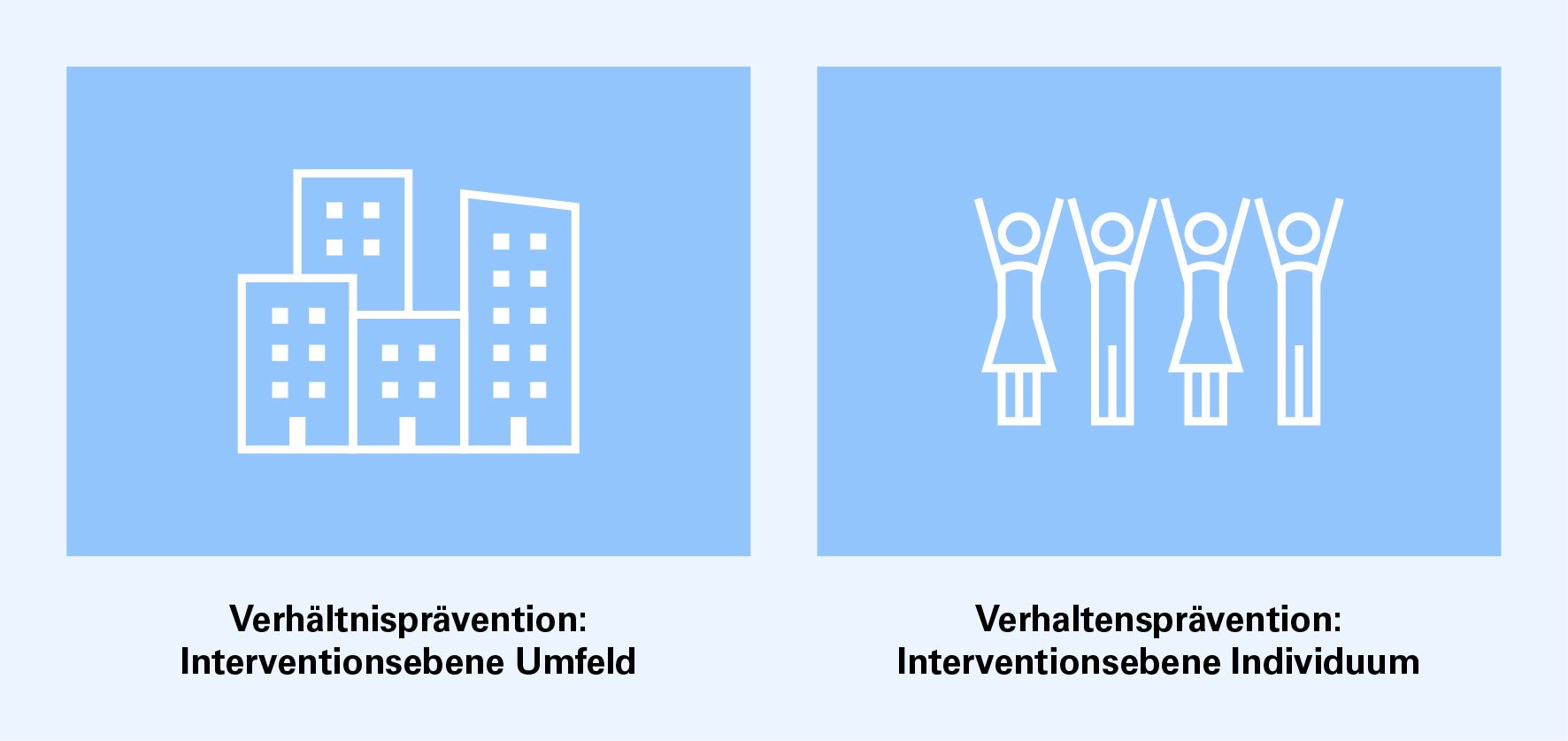
Verhältnis- und Verhaltensprävention
Besonders wirksam ist Prävention, wenn sie ein Umfeld schafft, das Übertragungen erschwert (Verhältnisprävention). Verhältnisprävention kann auch Personen schützen, denen die Möglichkeiten oder das Wissen fehlen, um ihr Verhalten anzupassen. Beispielsweise verringert eine gute Gebäudelüftung die Übertragung respiratorischer Infektionen aller Personen, die sich im Gebäude aufhalten, unabhängig davon, ob sie eine Schutzmaske tragen oder nicht.
Verhaltensprävention dagegen richtet sich an das Individuum, mit dem Ziel, sein Verhalten so zu verändern, dass eine Infektionsübertragung verhindert oder vermindert wird. Ihre Wirkung hängt von den Möglichkeiten und der Bereitschaft des Individuums ab, die Massnahmen umzusetzen.
Setting-Ansatz
Ein Setting (Lebenswelt) ist ein Sozialzusammenhang, in dem Menschen sich in ihrem Alltag aufhalten und der Einfluss auf ihre Gesundheit und Lebensqualität hat. Prävention ist dann besonders wirksam, wenn sie Menschen in ihrem Setting erreicht und krankheitsverursachende Faktoren des Settings reduziert.
Beispiele:
- Prävention von HIV und anderen sexuell übertragbaren Infektionen: aufsuchende Beratung im Sexgewerbe
- Covid-19-Prävention: repetitives Testen und Impfkampagnen in Betrieben
- Prävention der Übertragung von H5N1: Massnahmen zum Schutz von Berufsgruppen, die mit erkrankten Vögeln oder anderen Tieren in Kontakt kommen können (z. B. in Geflügelbetrieben)

