Niveaux d'intervention
Un système éprouvé d’interventions à différents niveaux permet de prévenir ou de gérer de manière adéquate les pandémies. Idéalement, un volet de mesures adapté comprend un large éventail de niveaux d’intervention.
Il faut combiner différentes mesures pour gérer une pandémie. Ces mesures doivent se situer à des niveaux d’intervention distincts pour être efficaces et tenir compte de tous les groupes cibles et de tous les besoins individuels. La Liste de contrôle « Gestion d’une pandémie : niveaux d’intervention et mesures » donne des exemples de mesures concrètes classées en fonction des niveaux d’intervention de la prévention.
Cette liste ne recense pas les mesures et les programmes visant, de manière générale, la promotion de la santé ou la résistance face aux maladies pandémiques. Parmi eux, citons, par exemple, la promotion d’une éducation universelle, d’un cadre de vie sain, d’une alimentation équilibrée et d’un exercice physique régulier. Les programmes de vaccination s’inscrivent également dans ces mesures, car ils permettent d’éviter des maladies qui rendent les patients plus vulnérables à des infections pandémiques ou qui amplifient les effets de ces infections.
Ces mesures et ces programmes constituent une condition essentielle pour éviter une pandémie ou atténuer ses effets négatifs. Ils sont élaborés dans d’autres domaines de la politique et de l’administration (éducation, logement, etc.) ou au sein d’institutions chargées de la promotion de la santé.
Facteurs de décision
Les mesures doivent toujours être adaptées aux nouvelles conditions cadres, au fil de la pandémie. Les facteurs suivants influencent la définition de mesures appropriées dans une situation donnée :
- État des connaissances : plus un agent pathogène, ses voies de transmission, sa morbidité et sa mortalité sont méconnus, plus des mesures préventives globales sont justifiées.
- Voies de transmission : plus une infection est contagieuse, plus les mesures de prévention doivent être complètes. Cela vaut en particulier pour les infections qui peuvent se propager par voie respiratoire et donc même lors de contacts fortuits. Plus les infections sont restreintes à des facteurs ou des situations spécifiques (p. ex. par contact sexuel et par transfusion sanguine dans le cas du VIH), plus il est facile de remplacer les mesures de prévention universelles (voir Groupes cibles, ci-dessous) par des mesures plus ciblées.
- Morbidité et mortalité : plus la morbidité et la mortalité d’une infection sont élevées, plus les mesures de prévention sont importantes et plus les mesures de prévention rigoureuses sont légitimes et acceptées, même si elles ont des conséquences sur les individus ou la société.
- Acceptation sociale et culturelle : l’acceptation des mesures préventives peut varier selon le contexte social et culturel. Plus l’adhésion à une mesure est grande, plus il est facile de l’appliquer. Inversement, il est possible d’améliorer l’adhésion à une mesure par un travail adéquat de communication et de promotion, comme la prévention du VIH l’a bien montré avec l’utilisation du préservatif.
Chronologie
Les mesures interviennent à des étapes différentes de la chronologie (voir Figure 1). Au fil d’une pandémie, l’attention, qui était d’abord portée sur la prévention primaire, se dirige ensuite vers la prévention tertiaire. Cela dit, par principe, les mesures de prévention primaire, secondaire et tertiaire doivent coexister. Par exemple, des personnes atteintes de maladies chroniques peuvent avoir besoin de mesures de prévention tertiaire tandis que dans le même temps, les mesures de prévention primaire et secondaire permettent d’éviter de nouvelles infections.

Groupes cibles
Pour être efficaces, les interventions doivent tenir compte de la vulnérabilité des groupes concernés et des besoins et des possibilités qui leur sont propres.
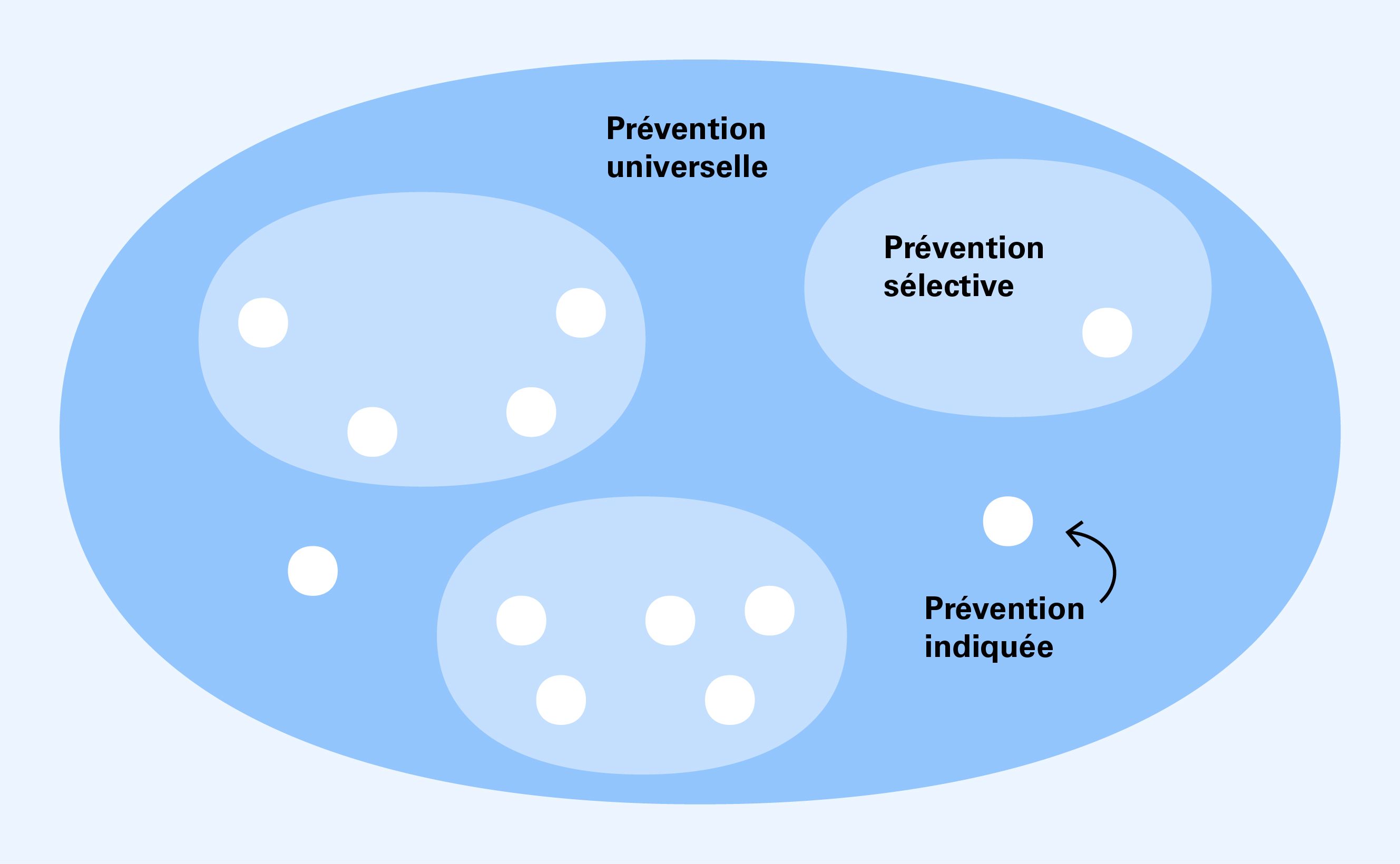
La prévention universelle s’adresse à la population dans son ensemble, indépendamment des risques qui pèsent sur elle. Elle comprend les mesures préventives qui sont pertinentes pour toutes les personnes ou qui s’imposent pour freiner la propagation de l’infection.
La prévention sélective s’adresse aux groupes présumés particulièrement vulnérables ou présentant un risque particulier de transmission. Par exemple, les hommes ayant des rapports sexuels avec des hommes appellent des mesures de lutte contre les infections sexuellement transmissibles plus complètes que la population dans son ensemble, où ce phénomène est moins présent.
Par ailleurs, les individus particulièrement vulnérables ou présentant un risque particulier de transmission ont des besoins spécifiques auxquels il faut répondre de manière adéquate (prévention indiquée).
La Figure 2 illustre l’interaction entre la prévention universelle, la prévention sélective et la prévention indiquée.
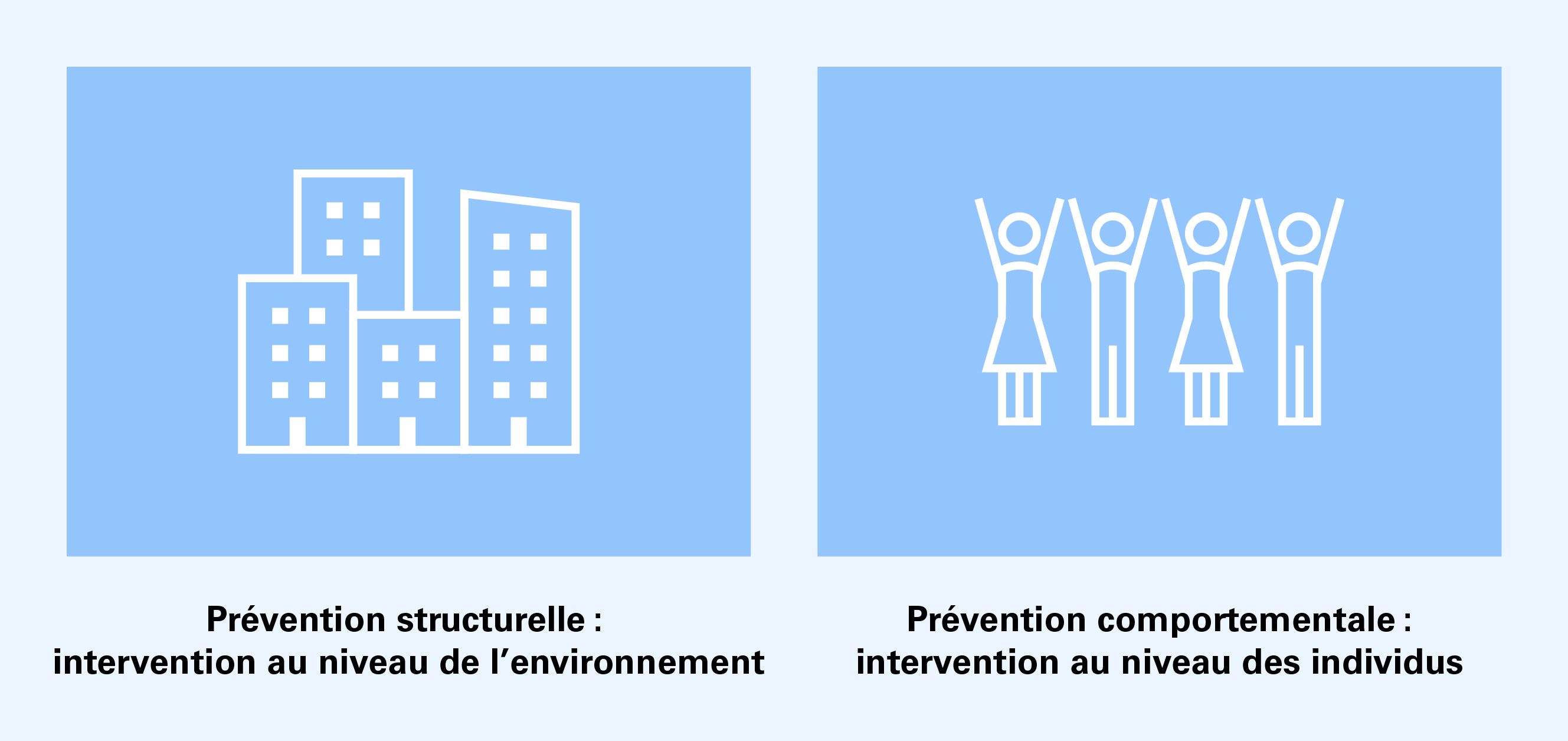
Prévention structurelle et comportementale
La prévention est particulièrement efficace lorsqu’elle crée un environnement qui limite les transmissions (prévention structurelle). La prévention structurelle protège également des personnes qui n’ont pas les possibilités ou les connaissances nécessaires pour adapter leur comportement. Par exemple, une bonne aération des locaux réduit la transmission des infections respiratoires de toutes les personnes présentes dans un bâtiment, qu’elles portent un masque de protection ou non.
La prévention comportementale, quant à elle, s’adresse à l’individu et vise à modifier son comportement de manière à éviter ou à limiter la transmission des infections. Son effet dépend des possibilités et de la volonté de l’individu de mettre en œuvre les mesures.
Approche « cadre de vie »
Un cadre de vie (ou setting) est un contexte social dans lequel se déroule la vie quotidienne et qui influe sur la santé et la qualité de vie des personnes. La prévention est particulièrement efficace lorsqu’elle touche les personnes dans leur cadre de vie et qu’elle réduit les facteurs de risques de maladie dans ce contexte.
Exemples :
- prévention du VIH et d’autres infections sexuellement transmissibles : conseil de proximité auprès des travailleuses et des travailleurs du sexe ;
- prévention du COVID-19 : tests répétés et campagnes de vaccination dans les entreprises ;
- prévention de la transmission du H5N1 : mesures de protection des groupes professionnels pouvant être en contact avec des oiseaux ou d’autres animaux malades (p. ex. élevages de volaille).

